Antonio Jesús Bellón Alcántara, Doctor y Académico Correspondiente de Medicina. Especialista en Medicina Interna y Aparato Digestivo. Miembro de la Asociación Española para el Estudio del Hígado.
El virus delta de la hepatitis (VHD) fue identificado en el año 1.977 por Rizzetto y cols. como un nuevo sistema antígeno/anticuerpo (delta/anti-delta) en portadores del virus B de la hepatitis (VHB). Estudios posteriores demostraron que se trataba de un agente infeccioso defectivo que requiere la presencia simultánea del VHB para ser infectivo. Por ello, la infección activa por VHD se ve restringida a pacientes previamente infectados por el VHB (sobreinfección) o a que se produzca una infección simultánea por ambos virus (coinfección).
El virión, de 35 a 37 nm, consta de un ARN circular (RNA VHD) y del antígeno delta (VHD Ag), recubierto por el antígeno de superficie del VHB (HBsAg) (Fig 1).
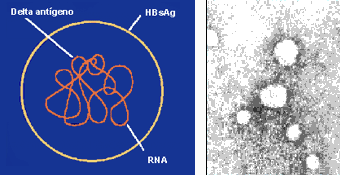
Figura 1: a/ Esquema del virión D; b/ Visión por microscopía electrónica.
El VHD se transmite de la misma forma que el VHB, es decir, por vía parenteral, aunque también es importante la transmisión sexual. Se estima que alrededor del 5% de los portadores del VHB de todo el mundo está infectado también por el VHD, lo que supone un total de unos 15 millones de personas. La vacunación frente al VHB y las medidas tomadas para controlar la diseminación del VIH (que se transmite de la misma
manera que el VHB y el VHD) han provocado un descenso significativo del número de portadores del VHB y, por ende, una disminución de casos de hepatitis delta.
En España se calcula que existen entre 4.500 y 7.000 pacientes afectos de hepatitis delta, considerada la más grave de todas. En mi experiencia, en un estudio prospectivo realizado en el periodo 1985-1988 sobre un total de 150 casos de hepatitis víricas agudas en relación con las drogas y el SIDA (Bellón, TesDoct, FacMedCádiz,1990;80-181), la hepatitis delta supuso el 2% de los casos: 1,3% en forma de coinfección B + D y un 0,7% como sobreinfección de un portador crónico del VHB. (figura 2).
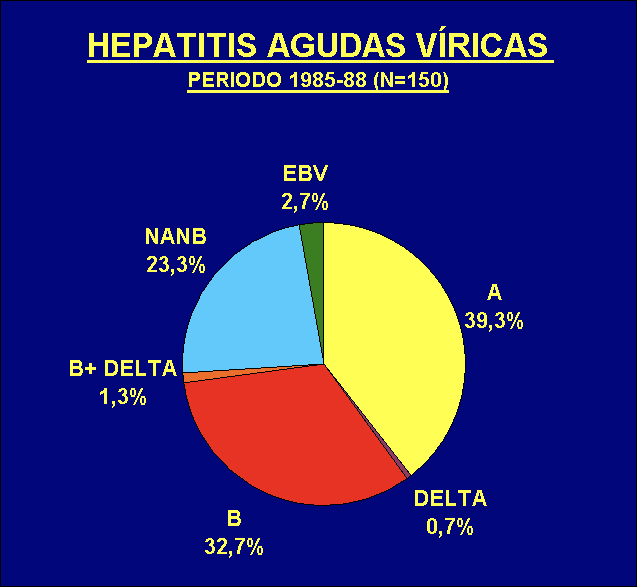
Figura 2: Distribución de las hepatitis agudas víricas.
(A: Hepatitis A; Delta: sobreinfección D de un portador del VHB; B: hepatitis B; B+Delta: coinfección simultánea B/D; NANB: hepatitis no A no B; EBV: hepatitis por el virus de Epstein-Barr).
Hemos de hacer la salvedad de que el virus de la hepatitis C (VHC) se identificó en 1989, es decir, un año después de la finalización de nuestro estudio, por lo que en éste hablamos de hepatitis No A No B, tal como se denominaba en aquellos años; posteriormente, se comprobó que bajo dicha denominación de hepatitis NANB se encontraban la hepatitis C (de transmisión parenteral) y la hepatitis E (de transmisión fecal-oral).
En total, detectamos en nuestro estudio 3 casos de hepatitis delta, cuyas características fueron las siguientes: los 3 pacientes eran varones, de edades comprendidas entre los 19 y 20 años. Dos de ellos eran VIH positivos por el método ELISA y confirmados posteriormente por Western-Blot; uno de ellos era VIH + en estadio de linfadenopatía generalizada persistente y el otro era VIH + en estadio de portador asintomático.
En cuanto a las drogas, nos servimos de una encuesta epidemiológica sobre su consumo, así como de un estudio toxicológico en orina de las drogas ilícitas más habituales en nuestro medio en aquella época (cannabis, opiáceos y anfetaminas).
El virus D apareció en nuestro estudio exclusivamente en el grupo de consumidores habituales de más de una droga, en este caso cannabis y heroína.
Aunque con solo 3 casos de hepatitis delta no podemos extraer conclusiones estadísticamente significativas, nos llama la atención el hecho de que los tres fueran varones jóvenes, dos de ellos VIH positivos y los tres fueran consumidores habituales de cannabis y heroína.
Este hecho viene a confirmar que existe una evidente relación entre la hepatitis delta, la drogadicción parenteral y la infección por VIH y nos permite hacer la siguiente recomendación: que todo paciente que presente hepatitis delta debería ser investigado en cuanto a drogadicción y SIDA. Asimismo, esta recomendación la podríamos hacer extensiva a todos los pacientes afectos de hepatitis B o C, ya que también estos virus se transmiten por vía parenteral, al igual que el VIH.
En cuanto al diagnóstico de hepatitis D, hemos de señalar en primer lugar que todos los pacientes en los que se evidencie infección por el VHB (HBsAg o anti-HBc IgM) deben ser testados para la infección por el VHD mediante anti-VHD IgG y anti-VHD IgM. En caso de positividad de alguno de estos dos marcadores debemos solicitar el RNA-VHD, que constituye el marcador más sensible de replicación vírica.
La peculiar característica del VHD de requerir la presencia del VHB para ser infectivo, explica la existencia de las dos posibilidades o formas distintas de infección, ya comentadas:
A/ En el caso de un individuo sin contacto previo con el VHB, la infección simultánea por el VHB y VHD (coinfección) provoca una hepatitis aguda B + D, siendo positivos los marcadores de infección aguda por ambos virus: HBsAg, anti-HBc IgM, DNA-VHB, anti-VHD IgM y RNA-VHD. En estos casos de coinfección B + D, ambas infecciones se resuelven espontánea y simultáneamente en un periodo de 6 meses en más del 90% de los pacientes.
B/ La segunda forma de infección ocurre cuando el individuo es ya portador previo del HBsAg (sobreinfección); en estos casos el anti-HBc IgM es negativo y se provoca una hepatitis aguda D cuya cronificación ocurre en más del 90% de los casos y que puede cursar con una evolución agresiva que provoca daño celular severo, con evolución hacia la cirrosis e, incluso, el hepatocarcinoma.
En referencia a la prevención primaria de la infección por VHD, está demostrado que la vacunación frente al VHB protege eficazmente frente al VHD y está consiguiendo una significativa reducción de los casos en los países que tienen implantada dicha vacunación.
En cuanto al tratamiento de la hepatitis D aguda, éste es principalmente de soporte, ya que hasta la fecha no se ha aprobado ningún tratamiento eficaz. El trasplante hepático es una opción en los pacientes con hepatitis fulminante.
Por tanto, la terapia farmacológica de la hepatitis D se limita al tratamiento de la hepatitis crónica. La ausencia de un tratamiento eficaz ha supuesto hasta ahora uno de los mayores obstáculos para terminar con la infección por VHD, considerada huérfana desde 2015. Hasta la fecha sólo contábamos para su tratamiento con el Interferón alfa a altas dosis durante un mínimo de 12 meses. Este fármaco, también ha sido utilizado anteriormente para el tratamiento de las hepatitis B y C y no está exento de efectos adversos importantes y, a veces, graves. Por ello, la investigación acerca de un tratamiento eficaz y mejor tolerado para la hepatopatía crónica por VHD no ha cesado, ya que es una necesidad perentoria.
En este sentido, la comercialización en España de Bulevirtida (Hepcludex®), en fecha 01/02/2024, para el tratamiento de los pacientes con hepatopatía crónica por VHD con RNA-VHD positivo, ha supuesto una novedad terapéutica importante ya que ha venido a enriquecer el arsenal terapéutico de dicha afección, hasta ahora muy exiguo. Bulevirtida se administra en dosis de 2 mg por vía subcutánea diariamente, en monoterapia o junto a Entecavir o Tenofovir para el tratamiento de la infección subyacente por el VHB, de acuerdo con las guías de tratamiento actuales.
Por ahora se desconoce la duración óptima del tratamiento, pero éste se debe continuar mientras se asocie a un beneficio clínico. No obstante, debe considerarse la interrupción del tratamiento en caso de seroconversión mantenida del HBsAg al menos durante 6 meses o pérdida de respuesta virológica y bioquímica.
Bulevirtida es el primer fármaco huérfano no Interferón que ha demostrado su eficacia frente al virus delta de la hepatitis y que posee un buen perfil de seguridad. Esperemos que en un futuro no muy lejano continúen comercializándose nuevos fármacos cada vez más eficaces frente al VHD, que provoca la más grave de todas las hepatitis víricas por su potencial para desarrollar cirrosis y hepatocarcinoma.










